2026年3月28日
■ 骨補填材とは
骨補填材とは、骨が失われた部位に充填し、骨の再生(骨造成)を促す材料です。
特に以下の治療で使用されます。
インプラント治療(骨が足りない場合)
GBR(骨誘導再生法)
サイナスリフト・ソケットリフト
抜歯後の骨保存(ソケットプリザベーション)
骨補填材は単なる「詰め物」ではなく、骨芽細胞が入り込み新しい骨に置き換わる足場として機能します。
■ 骨補填材の種類(4分類)
臨床では大きく4つに分けられます。
① 自家骨(Autograft)
自分の骨(下顎やオトガイなど)を採取して使用
特徴
骨形成能・骨誘導能・骨伝導能すべてあり(最も理想)
生着率が高い
デメリット
採取部の侵襲あり
吸収が早い
② 同種骨(Allograft)
他人(ヒト由来)の骨を加工したもの
特徴
自家骨に近い性質
採取の負担なし
デメリット
感染リスクや心理的抵抗
③ 異種骨(Xenograft)
ウシなど動物由来の骨
特徴
吸収が遅く長期的に体積維持
骨伝導性に優れる
デメリット
完全に自分の骨へ置換されにくい
④ 人工骨(Alloplast)
化学的に作られた材料
代表例:
β-TCP(吸収性)
ハイドロキシアパタイト(HA)
バイオガラス
特徴
安全性が高く供給が安定
吸収速度を調整できる
デメリット
骨誘導能は弱い(単独では限界あり)
■ 材料の性質による分類
さらに臨床では「吸収性・非吸収性」にも分けられます。
● 吸収性
→ 最終的に自分の骨へ置換
(例:β-TCP)
● 非吸収性
→ 形態を長期維持
(例:緻密HA、チタンメッシュ)
症例によって使い分けが重要です。
■ 骨補填材の役割(重要ポイント)
骨補填材は以下の3つの働きが評価されます:
骨伝導能(足場になる)
骨誘導能(骨形成を促す)
骨形成能(骨を作る力)
これらをバランスよく持つ材料が理想です。
■ GBRとの関係
GBR(骨誘導再生法)では骨補填材が必須です。
流れ
骨補填材を充填
メンブレン(膜)で覆う
骨の再生を待つ(約3〜6ヶ月)
膜で歯肉の侵入を防ぎ、骨だけを再生させるのがポイントです。
■ メリット・デメリット
メリット
インプラント適応が広がる
審美性・機能性の回復
骨欠損の改善
デメリット
感染リスク
治療期間の延長
完全に骨化しない場合あり
インプラント治療を支える重要な再生技術
インプラント治療において、「骨の量」は成功を左右する非常に重要な要素です。しかし、歯周病や抜歯後の放置により、顎の骨が不足してしまうケースは少なくありません。そのような場合に活躍するのが「骨補填材」です。
骨補填材とは、骨が不足している部位に填入し、骨の再生を促すための材料です。単なるスペースの充填ではなく、新しい骨が形成されるための“足場”として機能します。
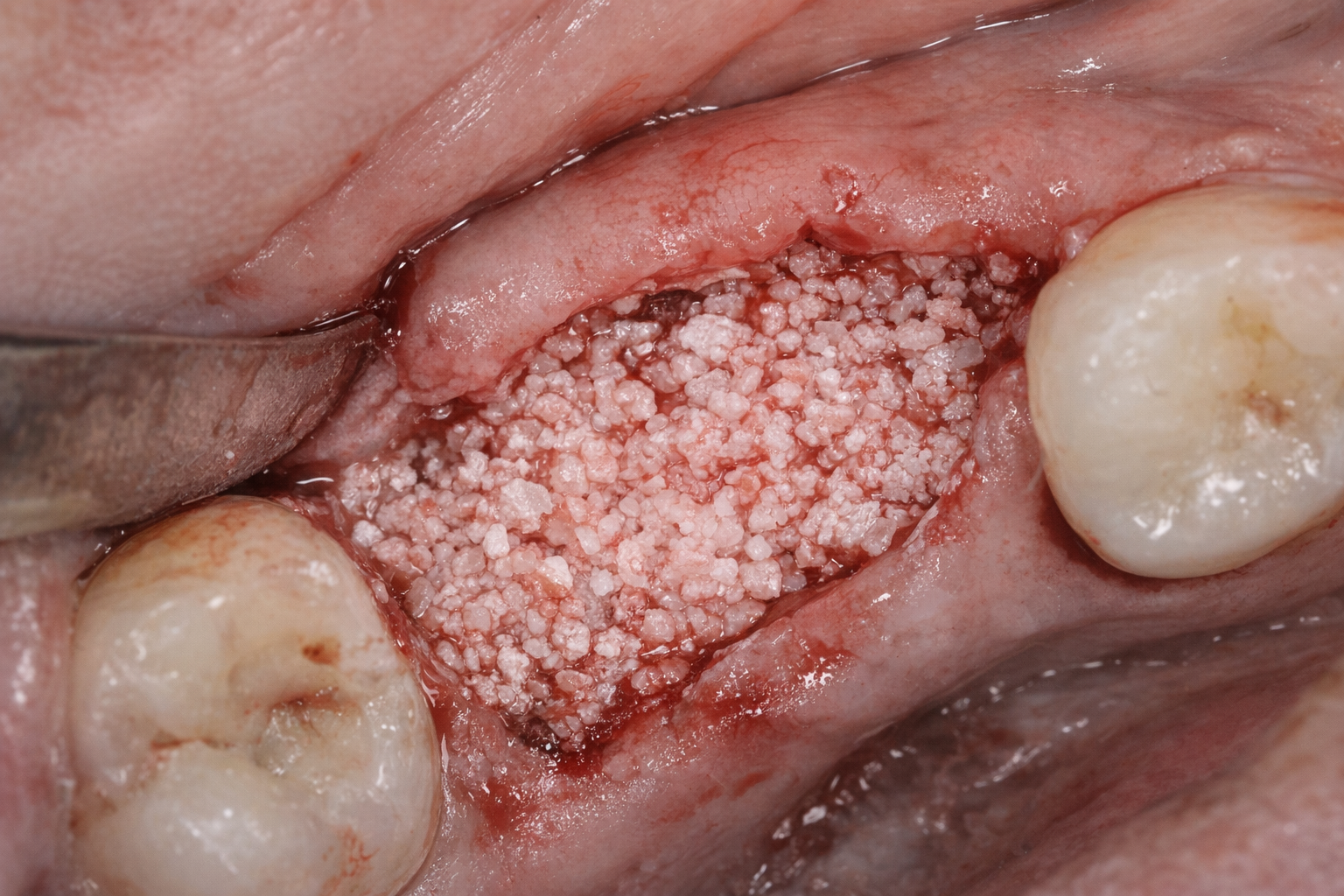
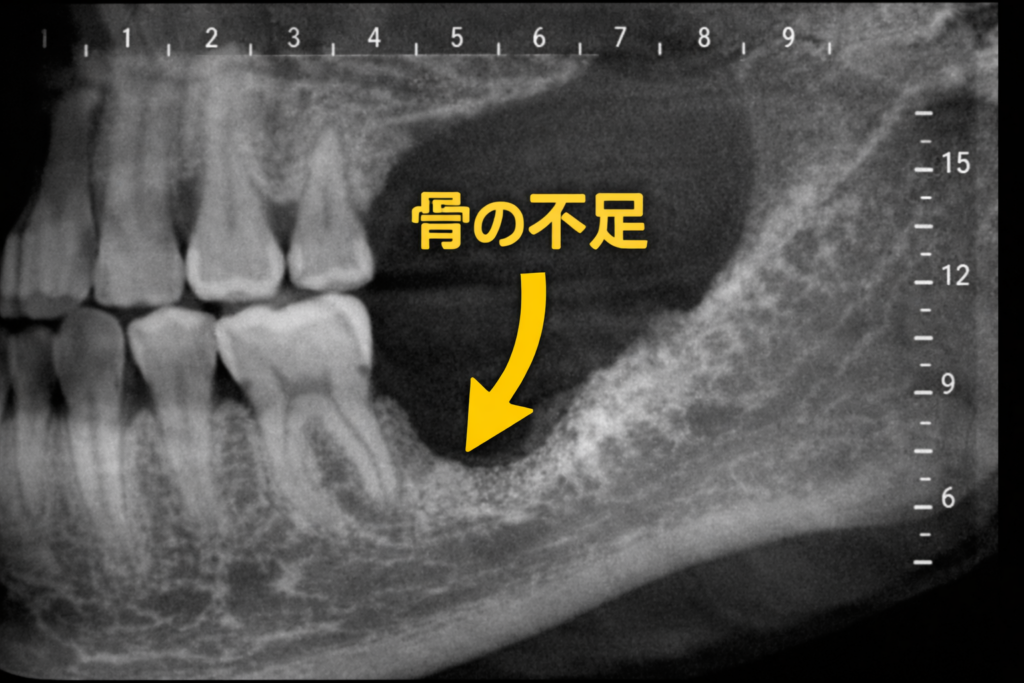
【写真①:骨が吸収している症例(術前CTまたは口腔内写真)】
※骨幅や高さが不足している様子
骨補填材にはいくつかの種類があります。例えば、自分の骨を使用する「自家骨」、人工的に作られた「人工骨」、ウシ由来などの「異種骨」などです。それぞれに特徴があり、症例に応じて使い分け、または組み合わせて使用します。
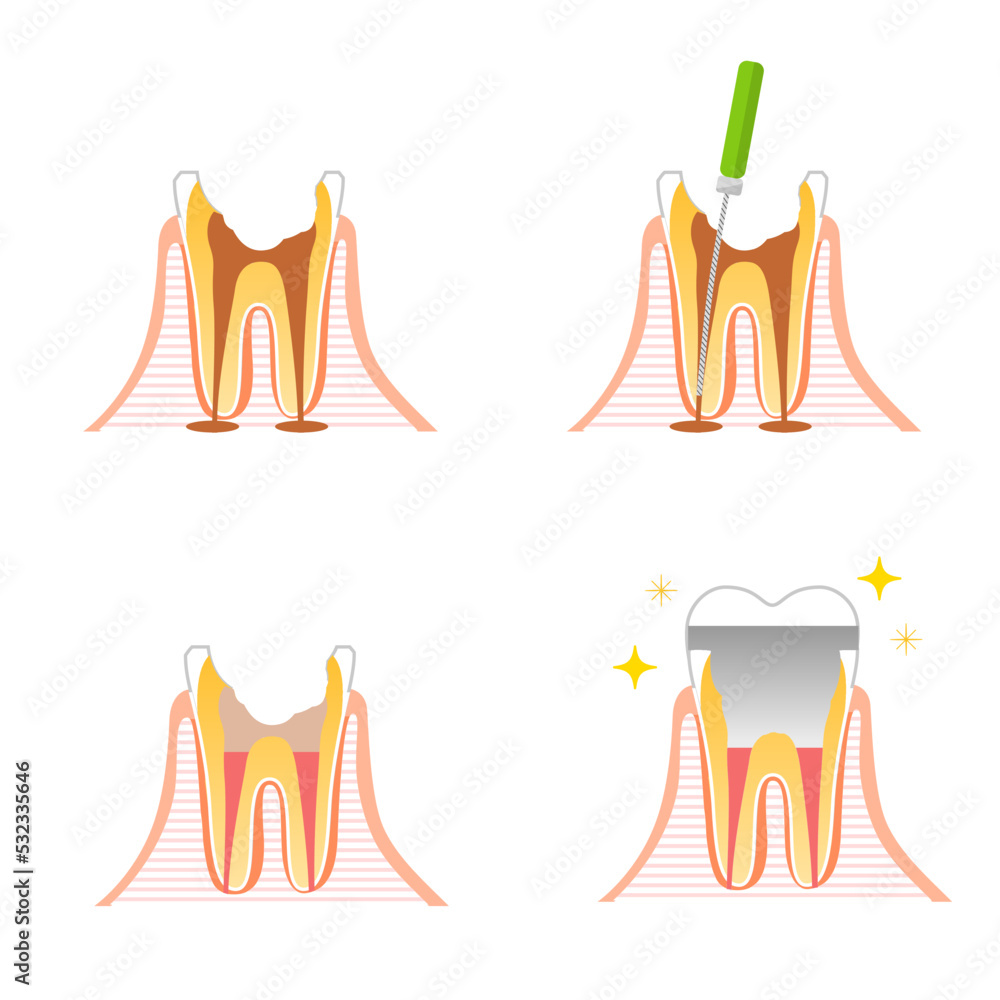
実際の治療では、「GBR(骨誘導再生法)」と呼ばれる方法がよく用いられます。これは、骨補填材を入れた後に特殊な膜(メンブレン)で覆うことで、歯肉の侵入を防ぎながら骨の再生を促す技術です。
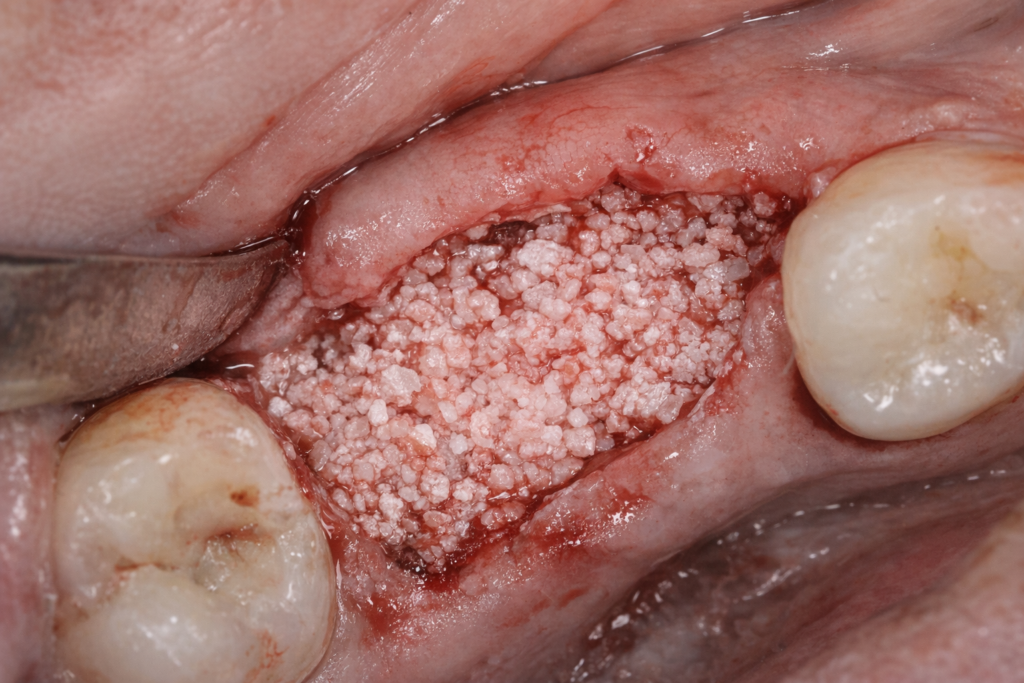
【写真②:骨補填材填入時の術中写真】
※欠損部に顆粒状の骨補填材を填入している様子
骨補填材は時間とともに体内に取り込まれ、自分の骨へと置き換わっていきます。ただし、そのスピードや最終的な骨の質は使用する材料や患者さんの状態によって異なります。そのため、治療計画は非常に重要になります。
また、骨造成を行うことでインプラントの適応範囲が広がり、見た目や噛む機能の回復にも大きく貢献します。一方で、治療期間が延びる、感染リスクが伴うといった点も理解しておく必要があります。
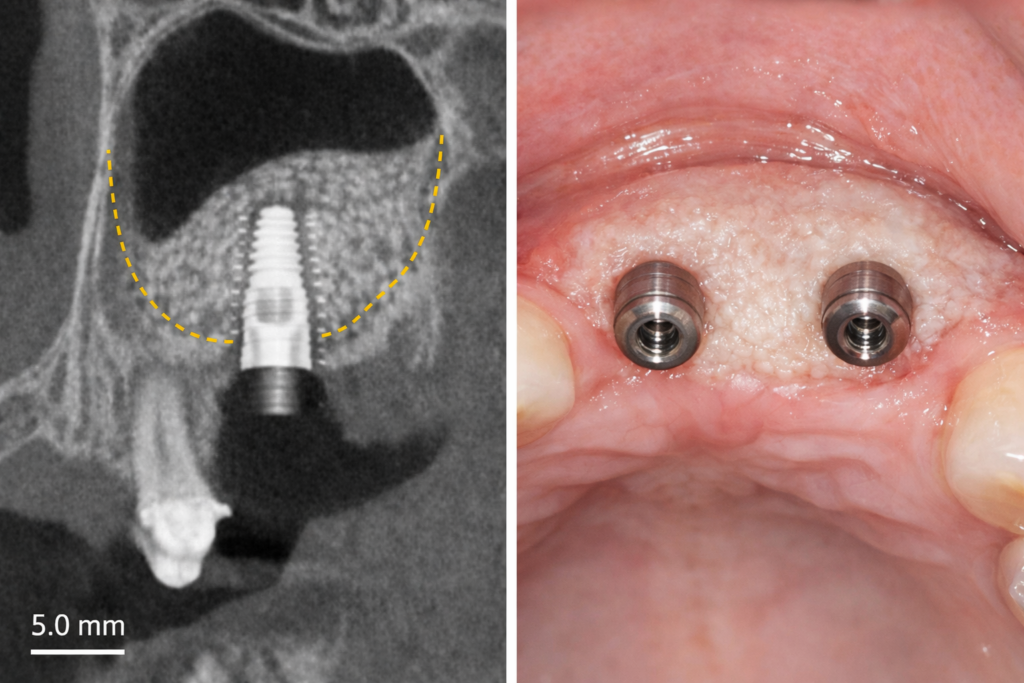
【写真③:治癒後・骨再生後のCTまたはインプラント埋入後】
※骨がしっかり再生されている様子
骨補填材は、現代歯科における再生医療の中核を担う存在です。適切な材料選択と術式により、これまで難しかった症例でも治療が可能となっています。
インプラント治療を検討されている方で「骨が足りない」と言われた場合でも、骨補填材を用いた治療によって選択肢が広がる可能性があります。まずは精密な検査と診断を受け、ご自身に合った治療法を知ることが大切です。